Michael Groeneweg, Tim de Meij, Frank Kneepkens
Indicaties
Contra-indicaties
Procedure
Verzorging
Complicaties
PEG-sonde met extensie tot in het jejunum
Literatuur
Kinderen met multipele erfelijke en aangeboren aandoeningen zijn vaak niet in staat om voldoende voedingsstoffen tot zich te nemen. Anatomische en neuromusculaire afwijkingen en verminderde gastro-intestinale motiliteit hinderen deze kinderen bij de inname van voldoende voedingsstoffen. Motiliteitsproblemen en slikstoornissen verhogen bovendien het risico op de aspiratie van voeding. Een kind dat niet in staat is om zelf op veilige wijze voldoende te eten, komt in aanmerking voor enterale voeding. In eerste instantie wordt meestal gekozen voor een neus-maagsonde, maar als de verwachting is dat de enterale voeding minimaal drie maanden nodig is, kan een gastrostoma worden overwogen. Dit geldt ook als de neus-maagsonde bezwaren oplevert, bijvoorbeeld doordat het kind de sonde regelmatig uittrekt of uitbraakt en als de sonde frequente kno-infecties tot gevolg heeft of slikproblemen of kokhalzen veroorzaakt. Bij oudere (schoolgaande) kinderen kunnen cosmetische argumenten een rol spelen. De belangrijkste indicaties voor een gastrostomiesonde worden vermeld in Tabel 1. Percutane endoscopische gastrostomie (PEG) heeft de chirurgische gastrostomie inmiddels grotendeels verdrongen. De gastrostomiesonde (‘PEG-sonde’) kan behalve voor de toediening van enterale voeding ook worden gebruikt voor de toediening van medicatie en voor de ontluchting van de maag.
Tabel 1.
Anders dan de chirurgische gastrostomie wordt PEG voor een deel min of meer ‘blind’ uitgevoerd. Om de risico’s daarvan beheersbaar te houden, gelden daarvoor meer absolute en relatieve contra-indicaties dan voor de open procedure (Tabel 2). Daaronder vallen bijvoorbeeld ernstige stollingsstoornissen en portale hypertensie met ascites en maagvarices, omdat het risico van een slecht beheersbare bloeding daarbij te groot is. Een theoretische contra-indicatie is het gebruik van valproïnezuur, dat ook stollingsstoornissen kan geven, maar in de praktijk hoeft de toediening daarvan niet te worden gestopt zolang alle betrokkenen, ook de ouders, van het (kleine) risico op de hoogte zijn.
Bij obstructie of stenose van farynx of slokdarm is endoscopie technisch niet uitvoerbaar; dan kan eventueel een stoma worden gecreëerd met de push-techniek onder radiologische controle. Ook bij hepatosplenomegalie, voorgaande buikchirurgie, ernstige scoliose, ventriculoperitoneale drain, kortedarmsyndroom en interpositie van het colon kan PEG technisch problematisch of onmogelijk zijn. Soms wordt dit pas tijdens de procedure duidelijk. Het alternatief is dan ofwel laparoscopisch geassisteerde PEG, waarbij de chirurg de maag gunstig positioneert, ofwel chirurgische gastrostomie.
Tabel 2.
De procedure vindt plaats onder algehele anesthesie. In hoeverre antimicrobiële profylaxe (een eenmalige dosis ceftazidim i.v. bij aanvang van de procedure) bij kinderen de kans op lokale en systemische infecties vermindert, staat niet vast. De in Nederland meest gebruikte methode is de ‘pull-through’-techniek, waarbij de sonde via de mond wordt ingebracht en door de maagwand naar buiten getrokken tot het inwendige fixatieplaatje (de ‘bumper’) tegen de maagwand ligt. De plaatsing wordt bij voorkeur uitgevoerd door twee personen: de endoscopist en degene die de maag percutaan aanprikt en de PEG-sonde plaatst. Na inbrengen van de endoscoop wordt de maag opgeblazen, waarna met transilluminatie de optimale plaats voor het gastrostoma bepaald. Deze wordt gecontroleerd door met de vinger op de buikwand te drukken, wat direct zichtbaar moet zijn als impressie van de maagwand. Bij onvoldoende transilluminatie of onvoldoende zichtbare impressie bestaat het risico van coloninterpositie. Bij twijfel mag de procedure niet worden uitgevoerd zonder laparoscopische ondersteuning.
Als de transilluminatie goed is, wordt ter plekke een kleine snee in de huid gemaakt en de maag percutaan aangeprikt met een trocart, waardoor een voerdraad wordt ingebracht. Het lusvormige uiteinde van de voerdraad wordt met een paktang gegrepen en met endoscoop en al via de slokdarm naar buiten getrokken (Figuur 1). De PEG-sonde, met een spits toelopend einde, wordt aan de voerdraad gekoppeld, die via de trocart terug de maag in wordt getrokken. Als de spitse tip van de PEG-sonde de maagwand heeft bereikt, wordt die met enige kracht naar buiten getrokken tot de ‘bumper’ tegen de maagwand ligt. Maagwand en buikwand sluiten dan strak aan rond de sonde. Tot slot wordt over de sonde een fixatieplaatje geschoven tot dit tegen de buikhuid ligt, wordt het spitse einde van de sonde afgeknipt en wordt de sonde voorzien van een klepsysteem.
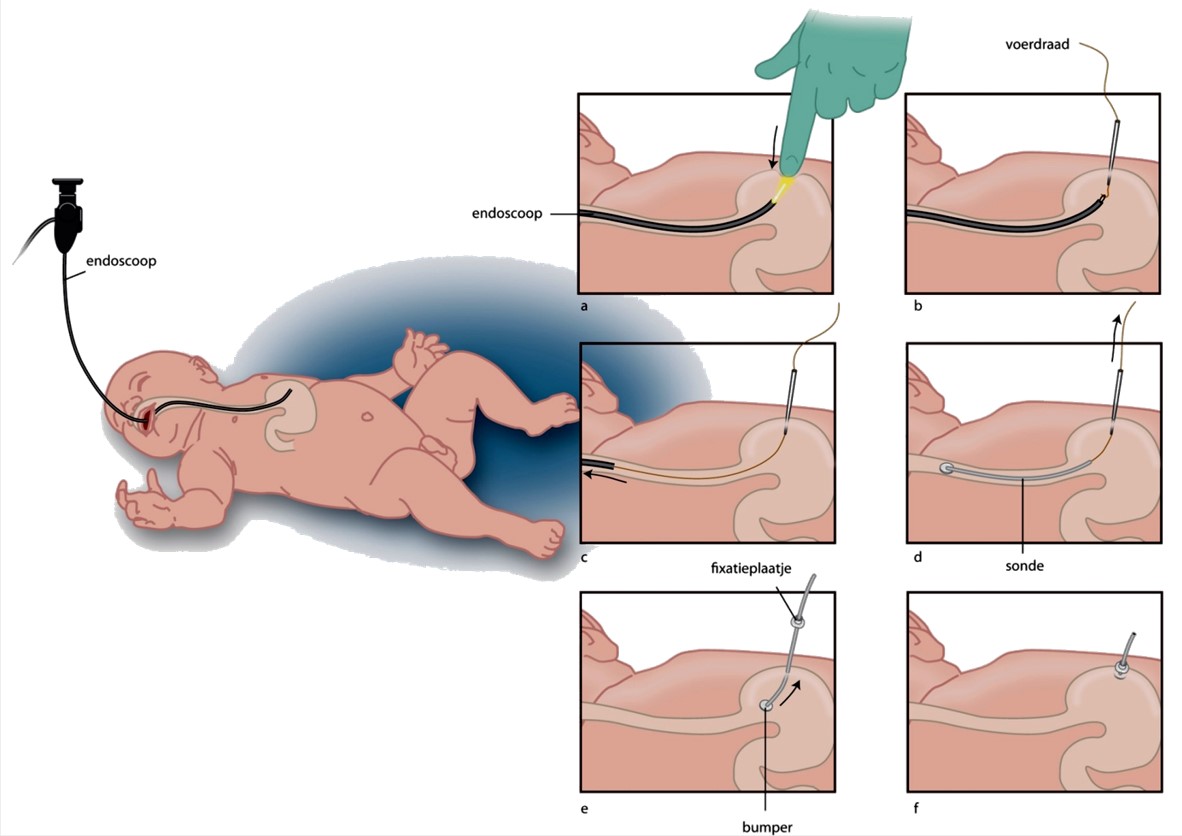
Figuur 1.
De eerste 5 tot 7 dagen na plaatsing wordt de sonde niet gemanipuleerd, zodat zich een fistelkanaal kan vormen. Hierna moet de sonde dagelijks worden gedraaid en ‘gedompeld’ (enkele cm de maag in geduwd), om ingroei in de maagwand (‘buried bumper’) te voorkomen. Deze eerste PEG-sonde gaat minimaal een jaar mee, vaak veel langer, preventieve vervanging is niet nodig. Hij moet ten minste 3 maanden in situ blijven, zodat maagwand en buikwand met elkaar kunnen vergroeien, en kan daarna eventueel worden vervangen door een knopsonde (‘button’) of een ballonkatheter. Bij de meeste PEG-sondes moet die eerste vervanging onder narcose gebeuren. Ballonsondes gaan minimaal 3 maanden mee. Het is niet bekend wat het optimale moment van vervangen is. In elk geval moet de sonde regelmatig worden gecontroleerd op gebreken.
De begeleiding van ouders en verzorgers en praktische zaken als contact met de thuiszorgorganisatie en het bestellen en vervangen van sondes wordt meestal verzorgd door een gespecialiseerde PEG-verpleegkundige. Deze kan ook de meest voorkomende problemen oplossen, houdt een registratie bij van de contacten met het kind en neemt zo nodig contact op met de kinderarts mdl.
Complicaties
Hoewel de PEG op zichzelf een veilige procedure is, doen zich regelmatig complicaties voor, zowel bij de procedure zelf als tijdens het gebruik ervan (Tabel 3). De frequentie van voorkomen van complicaties wordt zeer variabel opgegeven, afhankelijk van de ervaring van het team en de gehanteerde definities tussen 5 en 50%. Dit geldt ook voor de morbiditeit (tussen 3 en 12%) en de mortaliteit (tussen 0,5 en 1,2%). De meeste complicaties treden op binnen twee jaar na plaatsing. Risicofactoren zijn leeftijd onder 1 jaar, scoliose, obstipatie, hepatomegalie, eerdere buikchirurgie, psychomotorische retardatie, ventriculoperitoneale drain, peritoneale dialyse en ernstige stollingstoornissen.
Buried bumper. Ingroei van de inwendige bumper in de maagwand is meestal het gevolg van onvoldoende aandacht voor de verzorging (dagelijks draaien en ‘dompelen’). Dit kan ertoe leiden dat de sonde verstopt raakt en geeft in elk geval grote problemen bij het verwijderen of verwisselen van de sonde.
Gastrocolische fistel. Een enkele maal wordt tijdens het aanprikken van de maag op de plaats van optimale transilluminatie toch het colon aangeprikt. De sonde kan dan dwars door het colon of de colonwand lopen, wat aanvankelijk obstructieproblemen kan geven en er uiteindelijk (bijvoorbeeld na vervanging van de sonde) toe kan leiden dat de sonde niet in de maag eindigt, maar in het colon. De sondevoeding komt dan in het colon terecht, zodat onverteerde sondevoeding met de ontlasting wordt geloosd, terwijl uit de sonde feces omhoog kan komen. Behandeling is chirurgisch.
Granulatieweefsel. Bij een aanzienlijk deel van de patiënten vormt zich rond het gastrostoma een rand van ‘wild vlees’. Deze hoeft geen klachten te geven, maar kan gepaard gaan met pijn of bloedverlies en kan ook de verzorging bemoeilijken. De behandeling bestaat in eerste instantie uit 1% hydrocortisoncrème, wat meestal erg effectief is. Soms is aanstippen met zilvernitraat of chirugische resectie nodig.
Oppervlakkige ontsteking van het fistelkanaal of de omliggende huid wordt veroorzaakt door irritatie door maagzuur of door mechanische schade (tractie aan de sonde). De ontsteking leidt tot lokale roodheid of bloederige of etterige afscheiding en in ernstiger gevallen tot het ontstaan van een pijnlijke, harde zwelling rond de fistelopening, wat kan leiden tot flegmone of abcesvorming. De behandeling bestaat uit lokale (fucidinezalf of terra cortril zalf) en bij uitbreiding systemische antibioticatoediening (amoxicilline-clavulaanzuur). Eventueel wordt een bacteriekweek van de huid genomen voor resistentiebepaling. Lekkage wordt niet veroorzaakt door een te dunne sonde; vervanging door een dikkere lost het probleem niet op. Als huidirritatie en lekkage persisteren, kan worden gekozen voor chronische behandeling met een protonpompremmer.
Dislocatie. Bij accidentele dislocatie (verwijdering) van de PEG-sonde of knopsonde is snelle actie nodig; het fistelkanaal kan al binnen enkele uren zo nauw worden, dat het niet meer lukt om een sonde van gelijke dikte terug te plaatsen. Het streven is om vervanging binnen een uur te doen plaatsvinden. Accidentele verwijdering van de eerste PEG-sonde treedt alleen op bij forse tractie (bijvoorbeeld als het uiteinde bij het optillen van het kind ergens achter blijft haken). Ballonknopsondes vallen gemakkelijker uit, bijvoorbeeld als het ballonnetje dat als ‘bumper’ dient onvoldoende met water wordt gevuld of kapot gaat. Goede instructie verkleint het risico. In principe hebben de ouders of verzorgers een reservesonde in huis, die ze direct kunnen plaatsen.
Tabel 3.
De gewone PEG-sonde mondt uit in de maag. Bij ernstig gestoorde maaglediging kan het echter niet mogelijk zijn om het kind over de maag te voeden. In dat geval kan worden gekozen voor percutane gastrojejunostomie (PEG-J), ofwel door de PEG-sonde van een extensie te voorzien, of door een speciale PEG-J-sonde in te brengen. Het inbrengen kan lastig zijn en dislocatie van de sonde treedt gemakkelijk op, maar er zijn vaak geen bevredigende alternatieven beschikbaar.
-
Frohlich T, Richter M, Carbon R, et al. Review article: percutaneous endoscopic gastrostomy in infants and children. Alim Pharmacol Ther 2010;31:788-801.
-
Van Winckel M, Kneepkens CMF. Percutane endoscopische gastrostomie. Praktische Pediatrie 2009;1:44-8.
-
Groeneweg M en de Meij T. Therapeutische endoscopie. H50.In: Werkboek kindermaat-darm-leverziekten 2014. Gijsbers C, Groeneweg M, etc Redactie.
Download als pdf bestand.