Eric Hoebink
Scoliose is een zijdelingse verkromming en verdraaiing van de wervelkolom. Er zijn verschillende typen scoliose, de meest voorkomende is de idiopatische vorm. Veel minder vaak voorkomend in absolute zin is een scoliose bij een patiënt met een neuromusculaire aandoeningen. Relatief komt echter in deze groep vaak een scoliose voor. Binnen deze groep vormen uit de myopathische aandoeningen de ziekte van Duchenne (Duchenne Muscular Dystrophy, DMD) en uit de neurogene groep de spinale spieratrofie (spinal muscular atrophy, SMA) de grootste groep.
Ondanks de verschillen in etiologie hebben beide vormen vele kenmerken gemeen. Beide hebben een genetische origine, en beïnvloeden meerdere systemen, waardoor een multidisciplinaire evaluatie en behandeling aangewezen is. Kenmerkend voor beide aandoeningen is het progressieve karakter van de spierzwakte en het hierdoor ontstaan van zowel een ademhalingsbeperking, als een progressieve scoliose.
Ook bij andere minder vaak voorkomende neuromusculaire aandoeningen zoals bijvoorbeeld het syndroom van Rett, Angelman en Prader Willi komen progressieve wervelkolom deformiteiten voor. Door het ontbreken van grote series in de literatuur worden de richtlijnen voor DMD en SMA vaak geëxtrapoleerd en toegepast op de behandeling van een patiënt met een andere vorm van een neuromusculaire scoliose.
De gevolgen van scoliose bij kinderen met een neuromusculaire aandoening zijn het verlies van zitbalans en verkorting van de romp, waardoor hart en longen in de verdrukking kunnen komen. De vervorming van de romp door de rotatie, geeft een vermindering van de beweeglijkheid van de ribben, waardoor de thoracale ademhaling wordt belemmerd.
Conservatieve behandeling met bv korsetten, zit-ortheses, lange beenbeugels en oefentherapie kunnen een neuromusculaire scoliose niet voorkomen of tegengaan. Als een patiënt met een progressieve neuromusculaire scoliose geen operatieve behandeling wil dan kan verstrekking van een zit-orthese overwogen worden ter bevordering van het zitcomfort. In de peroperatieve fase kan een korset overwogen worden wanneer dit bijdraagt aan een betere zitbalans. Het korset kan de progressie van de scoliose echter niet tegengaan en heeft vaak een negatief effect op de longfuncte. Als er dan ook gekozen wordt voor een korset in de preoperatieve fase, dient geen rigide korset voor geschreven te worden.
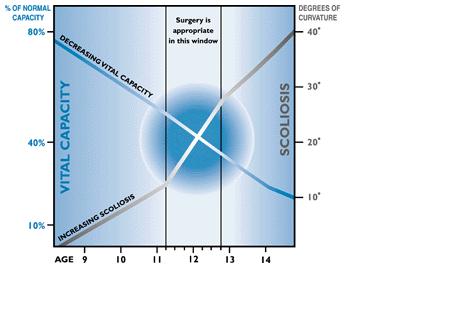
Figuur 1 Relatie tussen vitale capaciteit, mate van scoliose en leeftijd.
De meeste patiënten met neuromusculaire scoliose zullen een progressieve scoliose ontwikkelen waarbij een vroegtijdige stabiliserende ingreep operatief behandeld dient te worden. Patiënten met een neuromusculaire aandoening en een scoliose, dienen regelmatig te worden geëvalueerd op de longfunctie en de hartfunctie, zowel met betrekking tot de timing van de operatie als met de mogelijke postoperatieve complicaties. (Figuur 1)
Een chirurgische correctie van de scoliotische wervelkolomdeformiteit bij neuromusculaire aandoeningen heeft grote invloed op de patiënt, zowel op cardio-pulmonaal gebied als op de zitbalans. De operatie is met name voor deze patiëntengroep een zeer grote ingreep met de nodige risico’s. Evaluatie en peri- operatieve begeleiding van deze patiënten dient derhalve niet beperkt te blijven tot de wervelkolomdeformiteit op zich, maar er dient vooral ook rekening te worden gehouden met alle aangrenzende gebieden, waaronder pre-operatieve evaluatie, anesthesiologische zorg, kindercardiologische en pulmonale zorg, postoperatieve intensive care en revalidatiezorg. Bij een operatie wordt er meestal een lang traject dorsale correctie spondylodese uitgevoerd, vaak met fixatie aan het bekken. Het gebruik van een vorm van neuromonitoring gedurende de ingreep verkleint de kans op neurologisch letsel. De kans op een ernstige neurologische complicatie, zoals een dwarslaesie, is over het algemeen klein, maar sterk individueel bepaald aan de hand van onder andere de ernst van de scoliose en de preoperatieve neurologie. De duur van de na-beademing wordt individueel bepaald. Mede gezien de begeleideinde co morbiditeit en bijvoorbeeld de voedingsstatus van een patiënt worden ook vaak postoperatieve wondinfecties, pneumonie en overige aan de ingreep gerelateerde complicaties gezien. Daarnaast zijn er ook vroege, maar met name late complicaties mogelijk van het voor de correctie of stabilisatie gebruikte osteosynthese materiaal zoals staafbreuk en loslating van schroeven en/of haken.
De nabehandeling kan in vele gevallen functioneel zijn, zonder korset/gips. Wel is het van belang in de eerste weken na de ingreep rekening te houden met een aantal chirurgische aspecten zoals bijvoorbeeld de wondbehandeling. Verzorging thuis is de eerste tijd moeilijker omdat de patiënt de heupen niet meer mag flecteren dan 90°en er geen rotatie in de rug op mag treden bij draaien en tillen. Dit betekent dat de hele rug ondersteund moet worden bij schouders en bekken en dat de patiënt in één lijn gedraaid moet worden. Er moet een til-lift gebruikt worden met bij voorkeur een tilzak met baleinen of losse inzetsteun. In het algemeen worden patiënten vanaf 2-5 dagen na de operatie gemobiliseerd in een rolstoel. Verpleegkundige zorg omvat preventie luchtweginfecties en decubitus, wondverzorging, voeding en pijnbestrijding. De patiënt kan meestal 6 weken na de operatie weer naar school. Door de veranderde zithouding moet de rolstoel worden aangepast. Verstandig is dit tijdig in gang te zetten.
Het therapeutisch effect van een operatieve stabilisatie van de scoliose op hart en longen bij zowel DMD als SMA als ook bij andere vormen van neuromusculaire scoliose is niet aangetoond. De functie van de patiënt wordt na een scoliosecorrectie voornamelijk subjectief verbeterd, met als belangrijkste kenmerk de zitbalans. Pijnreductie als gevolg van de verbeterede stand van de wervelkolom en het verminderen van rib bekkenkam contact zijn te verwachten. De ADL-functie kan door de verstijving, het beperken van draaien en flecteren van de wervelkolom, echter achteruit gaan ten aanzien van zelf eten en zelfhygiëne.
De (operatieve) behandeling van neuromusculaire scoliose zal vanwege het complexe multidisciplinaire karakter veelal plaats vinden in gespecialiseerde academische centra. Idiopatische scoliose zorg, maar ook de follow-up van patiënten met een neuromusculaire scoliose wordt vaak in perifere scoliose centra verricht. De CBO richtlijn “Scoliose bij neuromusculaire aandoeningen” uit 2007 vormt hierbij een uitgangspunt.
Literatuur
- Behandelrichtlijn: Scoliose bij neuromusculaire aandoeningen.
- A Dutch guideline for the treatment of scoliosis in neuromuscular disorders. Mullender et al. Scoliosis. 2008 Sep 26;3:14.
- Scoliosis: Review of diagnosis and treatment. Janicki JA, Alman B. Paediatr Child Health. 2007 Nov;12(9):771-6.
Download als pdf bestand.