J.L.M.Bruggink en E.H.Schölvinck
Peritonitis
Klinische verschijnselen
Diagnostiek
Therapie
Appendicitis
Diagnostiek
Therapie
Peritonitis
Peritonitis is een ontsteking van de sereuze bekleding van de peritoneale holte. Men onderscheidt primaire en secundaire peritonitis. Bij primaire peritonitis raakt het peritoneum langs hematogene of lymfogene weg geïnfecteerd; secundaire peritonitis ontstaat bij processen in de buikholte of iatrogeen. De peritoneale holte is tamelijk resistent tegen infecties. De aanwezigheid van ascites en van andere vloeistoffen als bloed en gal ondermijnt deze resistentie. Primaire peritonitis zonder onderliggende pathologie is zeldzaam. Predisponerende factoren voor primaire peritonitis zijn bijvoorbeeld met ascites gepaard gaande aandoeningen, zoals chronische leverziekten en nefrotisch syndroom.
Bij primaire peritonitis worden andere verwekkers aangetroffen dan bij secundaire peritonitis. Primaire peritonitis wordt meestal door één bacteriële verwekker veroorzaakt: Streptokokken (vooral Streptococcus pneumoniae) en soms door gramnegatieve micro-organismen. Secundaire peritonitis treedt op bij aangeboren en verworven darmafwijkingen die gepaard gaan met infectie, ischemie of perforatie (Tabel 1), met appendicitis als belangrijkste oorzaak. De kweek levert meestal naast een E. coli en andere Enterobacteriaceae ook anaërobe bacteriën, waaronder Bacteroïdes fragilis en streptokokken. De lokalisatie van de darmaandoening bepaalt mede de verwekkers.
Tabel 1. Oorzaken van secundaire peritonitis
|
OORZAKEN VAN SECUNDAIRE PERITONITIS
|
|
Appendicitis
Necrotiserende enterocolitis
Maagperforatie
Perforatie ulcus duodeni
Darmobstructie met perforatie van caecum of colon
Perforatie Meckel’s divertikel
Naadlekkage na operatie
Darmischemie
|
terug naar boven
Klinische verschijnselen peritonitis
Peritonitis presenteert zich meestal met diffuse of gelokaliseerde buikpijn, braken of diarree en koorts boven 39 ˚C. Bij primaire peritonitis is of was er vaak ook een bovenste luchtweginfectie. De symptomen kunnen bij kinderen die corticosteroïden gebruiken en/ of bij kinderen na een operatie minder uitgesproken zijn. Shock en multi-orgaanfalen. zijn belangrijke complicaties van onbehandelde peritonitis.
terug naar boven
Diagnostiek
Peritonitis gaat meestal gepaard met leukocytose, verhoogd CRP en een verhoogde BSE. Bij verdenking op peritonitis moeten altijd bloedkweken worden afgenomen. Ook beeldvormend onderzoek is belangrijk: Op de buikoverzichtsfoto kunnen uitgezette darmlissen, tekenen van obstructie, ileus of ascites en vrije lucht zichtbaar zijn. Abdominale echografie kan informatie geven over het onderliggend lijden. Wanneer ascites aanwezig is, is een ascitespunctie geïndiceerd. In het ascitesvocht is als regel het eiwitgehalte verhoogd en het glucosegehalte verlaagd. Het grampreparaat is bij peritonitis weinig sensitief. De kweek geeft inzicht in de verwekkers en maakt differentiatie tussen primaire en secundaire peritonitis mogelijk.
De differentiaaldiagnose varieert met de leeftijd en omvat zowel infectieuze als niet-infectieuze gastro-intestinale ziektebeelden. Extra-peritoneale aandoeningen, zoals pericarditis, pneumonie, pyelonefritis, pancreatitis en diabetische ketoacidose kunnen een op peritonitis gelijkend ziektebeeld veroorzaken.
terug naar boven
Therapie
Primaire peritonitis wordt behandeld met antibiotica. De empirische therapie bestaat uit amoxicilline-clavulaanzuur in combinatie met een aminoglycoside. Afhankelijk van de uitkomst van de kweek, kan het antibiotisch beleid worden versmald. Afhankelijk van de kweekuitslag van de ascites kan het antibiotisch beleid worden versmald. De duur van de antibiotische behandeling varieert van één tot drie weken, meestal is 10 dagen is vaak voldoende.
Bij secundaire peritonitis is meestal een chirurgische interventie nodig, gericht op anatomisch herstel van het maag-darmkanaal of drainage van de ontstekingshaard. Daarnaast wordt antibiotische therapie ingesteld. Als empirische therapie kan amoxicilline-clavulaanzuur worden gegeven, in combinatie met een aminoglycoside. Als alternatief kan men voor een cefalosporine van de derde generatie in combinatie met een tegen anaëroben gericht middel, zoals metronidazol. Indien al bekend is met welke bacteriën de darm gekoloniseerd is, moet hiermee rekening worden gehouden bij het bepalen van het empirische antibiotica beleid.
terug naar boven
Appendicitis
Appendicitis acuta is de meest voorkomende oorzaak van peritonitis bij kinderen. In Nederland worden er elk jaar 5500 appendectomieën verricht voor een acute appendicitis bij patiënten jonger dan 20 jaar. Dat appendicitis geen onschuldige aandoening is blijkt uit het feit dat jaarlijks kinderen overlijden aan de complicaties van appendicitis en de morbiditeit van, met name een geperforeerde appendicitis, is ook niet te verwaarlozen.
Acute appendicitis is een acute ontsteking van de appendix. Doordat de uitmonding van de appendix in het coecum erg nauw is treedt hier stase van darminhoud op. Indien deze uitmonding nauwer wordt door of zwelling van het lymfoïde weefsel of occlusie door een faecoliet kan dit overgroei veroorzaken en derhalve een ontsteking van de appendixwand. Door de obstructie van het lumen van de appendix ontstaat er ook distensie van de appendix, hetgeen resulteert in diffuse pijn, misselijkheid en braken. Wanneer de appendixwand perforeert (appendicitis perforata) komt er faecale verontreiniging in de buikholte.
Tabel 2. Verschillende vormen van appendicitis
|
VERSCHILLENDE VORMEN VAN APPENDICITIS
|
|
Appendicitis zonder tekenen van gangreen of perforatie, de zogenaamde flegmoneuze appendicitis
Gangreneuze appendicitis: acute appendicitis met necrose van (een deel van) de appendix
Geperforeerde appendicitis: acute appendicitis met perforatie o.b.v. necrose
Appendiculair infiltraat: palpabele weerstand rechts onderin de buik, zonder verschijnselen van peritonitis
(Peri-)appendiculair abces: vochtcollectie met abces kenmerken zichtbaar op beeldvorming
|
terug naar boven
Diagnostiek
De diagnostiek van een appendicitis kan is lastig zijn mede omdat de klachten bij kinderen vaak niet specifiek zijn. Buikpijn is vaak het hoofdsymptoom, beginnend rondom de navel en nadien afzakkend naar rechts onderin de buik. De pijn is progressief over de tijd. Variaties in pijnlocaties worden gezien bij den retrocaecaal gelegen appendix (meer in de rechter flank) of een appendix die door een malrotatie ligging in de linker bovenbuik ligt. Er kan tevens sprake zijn van anorexie, vervoerspijn, misselijkheid en braken en een subfebriele temperatuur
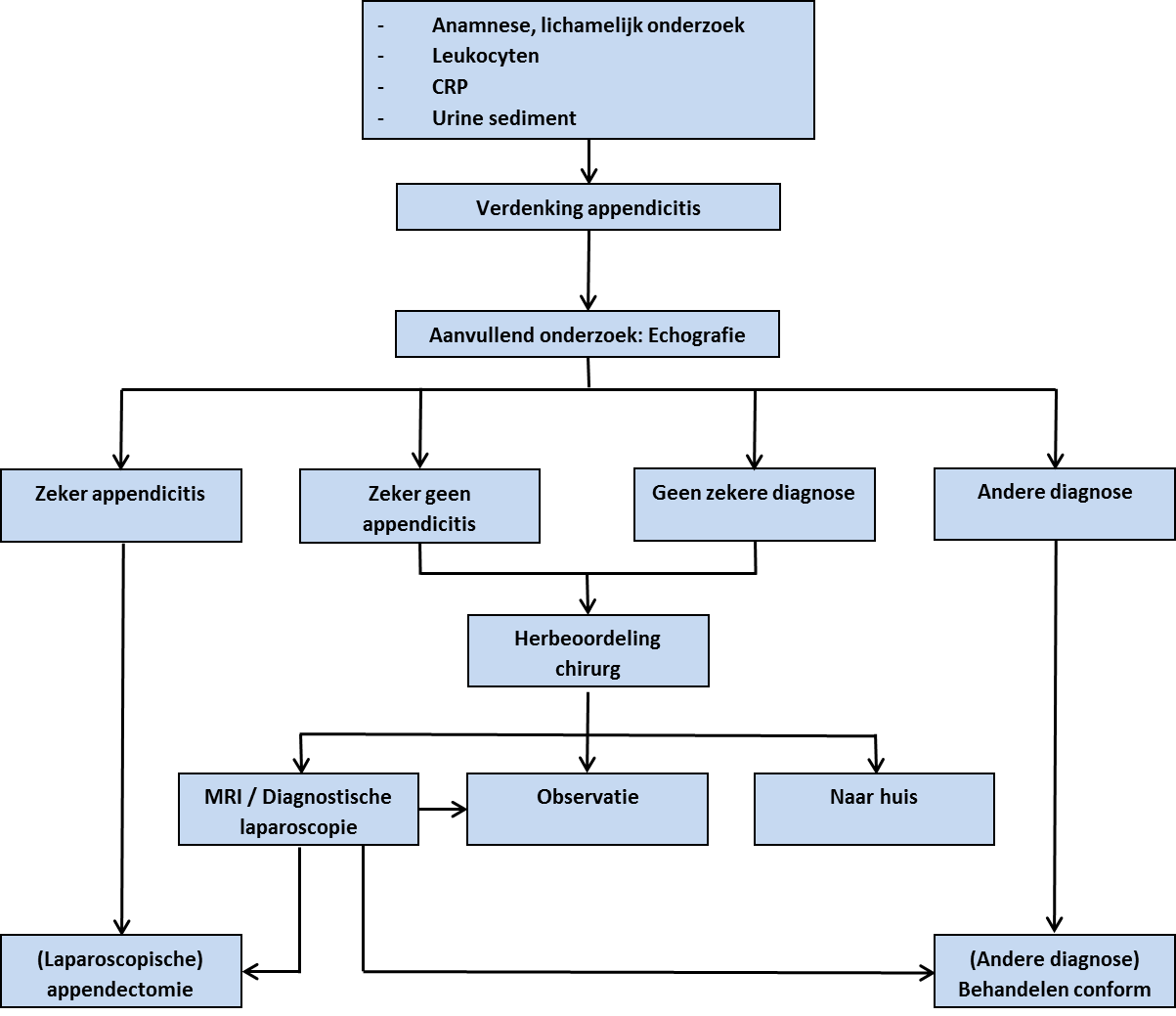
Figuur 1. Flowchart: Richtlijn voor de diagnostiek en behandeling van acute appendicitis*
*Aangepast aan: Richtlijn voor Diagnostiek en behandeling van acute appendictis, NVvH 20101
terug naar boven
Therapie
De primaire behandeling van een appendictis acuta is een appendectomie. Dit kan zowel laparoscopisch als middels laparotomie gebeuren. Een laparoscopische appendectomie lijkt gepaard te gaan met minder wondinfecties dan een open appendectomie.
Recent is er veel gepubliceerd over de conservatieve behandeling van een ongecompliceerde appendicitis. Bij een ongecompliceerde appendicitis zijn er zowel klinisch als radiologisch geen aanwijzingen voor een infiltraatvorming, abces of perforatie. De conservatieve behandeling bestaat dan uit antibiotica en pijnstilling. Een grote retrospectieve analyse toont dat 46% van deze kinderen alsnog een aanvullende appendectomie moeten ondergaan. Ook presenteren de kinderen met een conservatieve behandeling zich nadien vaker op de Spoedeisende Hulp2. Een prospectieve studie uit NL laat in een kleinere onderzoekspopulatie zien dat conservatieve therapie bij kinderen met een ongecompliceerde appendicitis niet leidt tot meer complicaties of alsnog aanvullende appendectomieën bij een follow-up duur van 8 weken3.
Indien er per-operatief sprake is van een phlegmoneuze danwel gangreneus ontstoken appendix is er geen antibiotische nabehandeling noodzakelijk. Indien er sprake is van een geperforeerde appendix met eventuele abcesvorming, wordt geadviseerd patiënt na te behandelen met antibiotica, aanvankelijk intraveneus. Bij voldoende klinische en biochemische verbetering kan dit omgezet worden in orale antibiotica, aangepast aan de kweekresultaten. Indien er sprake is van aanhoudende infectieverschijnselen na adequate therapie dient er in eerste instantie aanvullend (beeldvormend) onderzoek gedaan te worden naar de oorzaak hiervan.
Indien er bij presentatie al sprake is van een appendiculair infiltraat met of zonder intra-abdominaal abces, kan overwogen worden om patiënt met niet-chirurgische therapie conservatief te behandelen omdat vanwege het infiltraat de kans op per-operatieve complicaties zoals darmletsel en bloeding groter is. Er dient dan gestart te worden met intraveneuze antibiotica plus, in geval van een abces, radiologische drainage indien mogelijk. De patiënt dient dan frequent geëvalueerd te worden om te zien of de conservatieve behandeling effectief is. De antibiotische therapieduur is afhankelijk van het klinisch, radiologisch, en biochemisch beeld.
Er is een licht verhoogde kans op een recidief appendicitis na een conservatieve behandeling. In geval van een intra-abdominaal abces na initiële appendectomie kan tevens overwogen worden dit op vergelijkbare manier niet-chirurgisch te behandelen. De chirurgische procedures kunnen namelijk gepaard gaan met significante morbiditeit zoals iatrogene perforaties van de darm, (enterocutane-) fistel vorming en bloedingen. Indien het een klein abces is kan gepoogd worden dit middels antibiotica te behandelen, bij grote abcessen is (niet-chirurgische) drainage nodig.
terug naar boven
Literatuur
- Richtlijn voor Diagnostiek en behandeling van acute appendicitis, NVvH 2010
- Bachur G, Lipsett SC, Monuteaux MC. Outcomes of Nonoperative Management of Uncomplicated Appendicitis. Pediatrics 2017
- Gorter RR, van der Lee JH, Cense HA, Kneepkens CMF, Wijnen MHWA, in ‘t Hof KH, Offringa M, Heij HA. Initial antiobiotic treatment for acute simple appendicitis in children is safe: Short-term results from a multicenter, prospective cohort study. Surgery 2015