Ines von Rosenstiel , Miguette Jadoul, Winnie Schats
1.1 Inleiding
1.2 Algemene kenschets van de praktijk: complex en veelzijdig
1.3 Ontwikkelingsachterstand en autisme
1.4 Slaapproblemen
1.5 Epilepsie
1.6 Angst en probleemgedrag
1.7 Cerebrale parese
1.8 Tot besluit: het patiënt perspectief centraal
Literatuur
1.1 Inleiding
De belangstelling in Nederland voor Integrative Medicine (IM) neemt de laatste jaren steeds meer toe. In de VS is deze holistische zorgvisie de afgelopen 10 jaar doorontwikkeld tot een niet meer weg te denken onderdeel van de gezondheidszorg. In Nederland zijn er ook toenemend initiatieven in de IM- patiëntenzorg bij kinderen zichtbaar, zoals het frequent toepassen van medische hypnose bij functionele buikpijn, al of niet gebundeld in integrale focusklinieken zoals Kinderbuik & CO, de integrale aanpak van geestelijke gezondheidszorg voor kinderen in het Huis vol Compassie en de polikliniek Integrative Medicine Kindergeneeskunde in het Slotervaart ziekenhuis te Amsterdam.
De Integrative Medicine zorgvisie wordt in de praktijk door vier pijlers gedragen, waarbij alle pijlers even belangrijk zijn:

De focus in dit hoofdstuk ligt op de derde pijler: de combinatie van reguliere met evidence- based complementaire en alternatieve (CAM) therapieën. Naast het feit dat deze combinatie/integratie als visie wereldwijd in opkomst is en ook gestimuleerd wordt door de WHO en het Europees Parlement, is er nog een aantal redenen om er als hulpverlener serieus aandacht aan te besteden. De voornaamste twee:
- Veel meer kinderen dan gedacht bezoeken naast de reguliere kinderarts ook het alternatieve/complementaire circuit (1). Vlieger (2) vermeldt getallen van het CAM-gebruik op de polikliniek algemene kindergeneeskunde van 30 procent. Bij kinderen met een chronische aandoening liggen deze getallen veelal zelfs tussen de 50% en 70%.
- Veel ouders veronderstellen dat aanvullende behandelwijzen of producten per definitie veilig zijn, omdat het om natuurlijke behandelingen zou gaan. Dit is een hardnekkig misverstand, daar er in een aantal gevallen zeker risico’s zijn.
Net als bij reguliere behandelingen is een kritische evaluatie van de effectiviteit en veiligheid van aanvullende CAM behandelingen daarom cruciaal. Het recent opgestarte NVK-onderzoeksprotocol met betrekking tot veiligheid van alternatieve behandelwijzen bij kinderen moet in elk geval tot concrete verbeterpunten in de praktijk gaan leiden, zoals betere voorlichting en informatievoorziening. Ook is er veel winst te behalen door een open en transparante communicatie tussen arts en patiënt/ouder rond aanvullende behandelingen naast reguliere zorg. Onderzoek wijst uit dat deze aanpak naast een basis voor veilige zorg ook een aanzet is tot verbeterde compliance van de patiënt voor de voorgestelde reguliere behandeling (3). De ouder voelt zich als mede-regisseur van de behandeling serieus genomen, waarbij het actief doorvragen van de hulpverlener naar de overtuigingen van de ouder met betrekking tot de ziekte/gezondheid van het kind en de kwaliteit van leven belangrijke aanknopingspunten zijn in de respectvolle dialoog.
Wat de rol van de arts betreft, laat het bovenstaande zien dat het van belang is dat de beroepsgroep zich bewust is van het veelvuldige beroep dat op aanvullende behandelwijzen wordt gedaan, alsook van de risico’s die daarmee gepaard kunnen gaan. Professionals geven ook wel al blijk van een groot risicobesef. In hun rol van coach en als professioneel adviseur dienen artsen zich bovendien, bij zowel reguliere als bij aanvullende behandelingen, bewust te zijn van het ethisch raamwerk van veiligheid en effectiviteit (zie Schema 2). Dit geldt uiteraard ook voor de werk –en behandelwijze bij kinderen met meervoudige beperkingen (KMB).
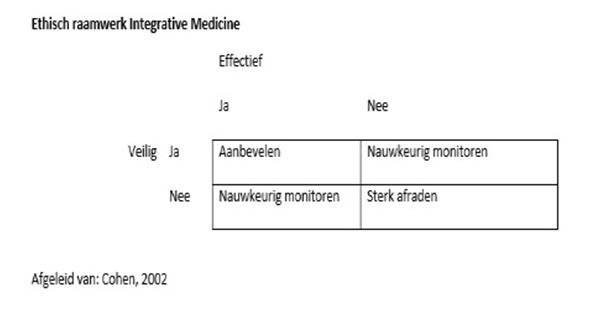
Om dit ethisch kader optimaal te kunnen waarborgen, is het belangrijk om een beeld te krijgen van aard, omvang en gebruik van aanvullende behandelingen bij deze doelgroep.
In de volgende paragrafen wordt dan ook getracht de hulpverlener meer inzicht te verschaffen rond prevalentie, gebruik en aard van veel voorkomende aanvullende behandelingen bij kinderen met meervoudige beperkingen, gericht op veel voorkomende klachten of ziektebeelden, aangevuld met wetenschappelijke informatie over mogelijke bewijslast met betrekking tot effectiviteit en veiligheid. Op dit moment bestaan er (nog) geen landelijke evidence-based richtlijnen voor aanvullende behandelwijzen bij KMB.
Het hoofdstuk sluit af met het centraal stellen van het patiëntenperspectief.
1.2 Algemene kenschets van de praktijk: complex en veelzijdig
Zowel de diagnostiek, behandeling als de begeleiding van kinderen met meervoudige beperkingen (KMB) en hun ouders zijn complex. Veel voorkomende medische problemen die bij deze kinderen voorkomen zijn onder andere gastro-oesofageale reflux, epilepsie, obstipatie, longproblemen, voedingsproblemen, en slaap- en gedragsproblemen.
Beter inzicht in de problematiek waarmee ouders en kinderen geconfronteerd worden, maakt het mogelijk om de zorg te optimaliseren. Dat geldt ook voor veel voorkomende aanvullende behandelmethoden die ouders vaak aangereikt worden door familie of vrienden, of op hun eigen zoektocht op het internet, boeken of via alternatieve artsen. Slechts een klein percentage krijgt deze informatie via hun reguliere behandelaar. Er is een oerwoud aan CAM-behandelingen: rond de 2000 stuks, met veel ruis in de publieksmedia ten aanzien van de mate van betrouwbaarheid van de bronnen. Op Wikipedia worden er alleen al voor het probleem ontwikkelings- en leerachterstand een 90-tal verschillende alternatieve therapieën genoemd. In de praktijk gaat het bij het verhelpen van symptomen bij KMB vaak om voedingssupplementen, extra vitamines, speciale diëten, bezoeken aan osteopaten en artsen orthomoleculaire geneeskunde, acupunctuur, dolfijntherapie en hyperbare zuurstoftherapie naast Adeli-therapie (4). Medicinale cannabis is eveneens een actueel onderwerp (5).
Wetenschappelijke literatuur aangaande het onderwerp “CAM en KMB”, zowel wat betreft de omvang, het gebruik, de veiligheid én werkzaamheid/effectiviteit van behandelingen, is echter nog maar beperkt aanwezig en beschikbaar. Dit onderstreept tevens de noodzaak tot interdisciplinaire samenwerking en informatiedeling tussen reguliere en complementaire artsen/therapeuten (6).
1.3 Ontwikkelingsachterstand en autisme
In de zoektocht naar behandelingen voor kinderen met ontwikkelingsachterstand en/of autisme wenden ouders zich veelal tot complementaire en alternatieve benaderingen (CAM), zoals behandeling met homeopathische middelen, probiotica, alternatieve diëten of meer intensieve therapieën zoals vitamine B12-injecties of chelatietherapie. Hierbij is er een sterk groeiende belangstelling voor voeding en gezonde voedingsmiddelen die rijk zijn aan essentiële nutriënten zoals kalium, vezels, eiwit, calcium, ijzer, thiamine, riboflavine, niacine, foliumzuur, zink en de vitamines A, B6, B12, C, D, E en K. Ook hebben verschillende in de traditionele Chinese geneeskunde (TCM) gebruikte planten met medicinale werking in de westerse voeding al lang een plaats verworven zoals knoflook, gember, geelwortel, jujubes, en zeewier, en worden deze door ouders ook ingezet. De website www.infofyto.nl is voor informatie naar de diverse toepassingen een waardevolle, betrouwbare bron.
Dr. Robin L. Hansen, verbonden aan de Universiteit van Californië, deed specifiek onderzoek naar het gebruik van CAM-therapieën bij jonge kinderen in de leeftijd tussen 2 en 5 jaar met ASS en/of een ontwikkelingsachterstand (7). Van de jonge kinderen met ASS maakte 40% gebruik van CAM therapieën; bij jonge kinderen met andere vormen van ontwikkelingsachterstand was dat 30%. Bijna 7% van de kinderen met autisme, vooral de subgroep kinderen met frequente gastro-intestinale problemen, staat op een glutenvrij-caseïnevrij dieet.
Sommige van bovenstaande behandelingen dragen significante risico’s in zich. Zo werden bij 4% van de kinderen uit de zojuist genoemde studie alternatieve behandelingen gevonden die onveilig, invasief of onbewezen waren zoals schimmeldodende medicijnen, chelatietherapie en vitamine B 12 injecties(7). Het dagelijks gebruik van spirulina bij kinderen met autisme kent gezondheidsnadelen, met als voornaamste: allergieën, een microcystine veroorzaakte leververgiftiging en besmetting met zware metalen zoals lood en kwik (8).
ASS bestrijkt een wijd spectrum met een zeer heterogene patiëntengroep, waarbij zowel reguliere als niet-reguliere interventies nog nauwelijks onderzocht zijn. Belangrijke geaccepteerde elementen in de behandeling en begeleiding van kinderen met ASS liggen in de voorlichting en ondersteuning van ouders en kinderen, en de behandeling van somatische klachten zoals prikkelbaarheid, hyperactiviteit, gastro-intestinale problemen en slaapproblemen en psychiatrische co-morbiditeit (9). Momenteel is er geen wetenschappelijk onderzoek bekend naar het effect van frequent toegepaste logopedie of fysiotherapie bij kinderen met ASS. Psycho-educatie en gezinsondersteuning naast educatieve therapieën en gedragstimulerende programma’s worden met goed resultaat toegepast (10). Onderzoek naar de effectiviteit van Neurofeedback behandelingen bij kinderen en jongeren met ASS verwijst naar positieve effecten, onder meer op cognitieve flexibiliteit (11). Ook muziektherapie lijkt positieve effecten te hebben op de communicatieve vaardigheden van kinderen met ASS en vraagt nog om meer onderzoek, voornamelijk naar de lange termijn effecten. Weinig evidentie bestaat momenteel voor auditory integration training, craniale osteopathie en precipitated communication integratie, waarbij wel enkele case studies positieve resultaten vermelden (zie de databank op de website van het Nederlands Jeugd instituut).
Door de hoge prevalentie van gastro-intestinale problemen bij kinderen met ontwikkelingsachterstand en/of autisme worden zogenaamde eliminatiediëten veelvuldig toegepast. De Cochrane review van Millward et al (12) toonde echter aan dat er (nog) onvoldoende wetenschappelijke bewijsvoering is voor het structureel inzetten van dergelijke interventies. Wanneer ouders voor een glutenvrij-caseïnevrij dieet voor hun kind kiezen, is samenwerking met een diëtiste en/of kinderarts wenselijk, ook om eventuele deficiënties van het eliminatiedieet vroegtijdig op te sporen naast reguliere groeimonitoring. Ditzelfde vangnet is ook belangrijk bij behandeling met vitamines en mineralen. Het uitvragen naar behandeling met extra vitamine B6 of hoge doses magnesium verdient extra aandacht, daar dergelijke therapieën potentieel gevaarlijk zijn (13).
1.4 Slaapproblemen
Slaapproblemen komen veelvuldig voor bij KMB (14) en hebben veel effect op de kinderen, alsmede op het welzijn van de ouders en hun onderlinge relatie. De schaarste in literatuur over zowel reguliere als niet-reguliere interventies ten aanzien van slaapstoornissen bij kinderen met een verstandelijke beperking is verbazingwekkend, gezien de omvang en ernst van de problematiek. Zo hebben kinderen met het Down syndroom, obesitas bij Prader Willy, dysmorfieën in het KNO-gebied, kinderen met epilepsie of cerebrale parese frequent slaapstoornissen, deels ademhaling-gerelateerd, en vaak met een (potentieel) grote impact. Een polysomnografie-onderzoek en actigrafie behoren dan ook tot het diagnostisch arsenaal.
Naast organische stoornissen leiden psychiatrische aandoeningen en gedragsproblemen bij kinderen met meervoudige beperkingen eveneens tot slaapproblemen (15).
De behandeling wordt in hoge mate bepaald door de ernst, aard en oorzaak van de slaapstoornissen. Interventiemogelijkheden zijn naast algemene maatregelen zeer uiteenlopend en omvatten medicamenteuze, psychologische en pedagogische behandelingen. Een multidisciplinaire aanpak met een kundig behandelteam, bestaande uit een medisch specialist, psycholoog en gedragstherapeut is wenselijk. In de complementaire hoek zijn aanknopingspunten te vinden bij fytotherapie, waarbij literatuur te vinden is over extracten van valeriaan, melisse, kamille, lavendel en sint-janskruid (16). Ook acupunctuur en medische hypnose zijn te overwegen bij iets oudere kinderen, afhankelijk van hun verstandelijk vermogen.
Het gebruik van Melatonine als voedingssupplement of regulier voorgeschreven medicament is veelbelovend, hoewel er nog discussie is rondom de exacte dosering en het optimale tijdstip van toediening bij de KMB. De gunstige uitwerking op de slaapkwaliteit werd overtuigend aangetoond in studies bij patiënten met het Angelman syndroom, Rett syndroom, bij tubereuze sclerose patiënten en bij het Smith-Magenis syndroom (17).
1.5 Epilepsie
Epilepsie komt in Nederland bij ongeveer 20.000 kinderen voor, van de kinderen met een verstandelijke beperking heeft zelfs 30% epilepsie. Voor epilepsie zijn, naast de state of the art therapieën met anti-epileptica, epilepsiechirurgie, nervus vagus stimulatie, een ketogeen dieet en deep brain stimulation wetenschappelijk onderbouwde behandelingen (18). Tot op heden zijn, behoudens anekdotische evidentie met medicinale cannabis (19) (zie onder), geen alternatieve behandelingsmethoden op grotere schaal effectief gebleken (20;21). Wel worden er individuele succeservaringen gemeld bij het gebruik van acupunctuur (22), yoga, meditatie, reiki, visolie supplementen, homeopathie en traditioneel Chinese kruiden (23). Ook is de interactie van kruidenproducten uit de traditionele Chinese geneeskunde (TCM) met reguliere anti-epileptica en andere medicijnen bij de beroepsgroep vaak goed bekend en beschreven.
Aanvullend onderzoek is nodig om te kijken in hoeverre de hier boven genoemde CAM therapieën de kwaliteit van leven bij patiënten met epilepsie daadwerkelijk kunnen verbeteren. Een veelbelovende aanpak biedt de Neurofeedback-behandeling, ook wel EEG biofeedback genoemd. Uit een meta-analyse van G. Tan et al (24) blijkt dat er bij epilepsiepatiënten die niet op medicatie reageren, een duidelijke afname van het aantal convulsies optreedt na behandeling met neurofeedback. Voor kinderen zijn er echter nog geen gecontroleerde studies beschikbaar (25;26). Neurofeedback is veilig, echter niet gemakkelijk of goedkoop.
De laatste jaren blijkt dat kinderen met moeilijk instelbare epilepsie zoals het Dravet syndroom baat hebben bij een behandeling met Cannabidiol (CBD) (27;28). Cannabidiol is het belangrijkste non-psychoactieve bestanddeel uit de cannabisplant. Veel indrukwekkende filmpjes hierover zijn te vinden op YouTube, waarbij kinderen met honderden aanvallen per week aanvalsvrij werden of de aanvallen sterk afnamen in aantal en hevigheid. Bij volwassenen wordt medicinale cannabis regulier ingezet tegen pijn en spasmen in geval van MS. Belangrijk bij medicinale cannabis en kinderen is de samenstelling van het product, waarbij het moet gaan om een hoog CBD gehalte en een laag gehalte aan THC (het psychoactieve bestanddeel van cannabis). Ontwikkeling van een geneesmiddel zonder THC is belangrijk, omdat THC het korte termijngeheugen van kinderen blijvend aantast en het middel daardoor wellicht erger is dan de kwaal. Alleen bij 100 aanvallen per dag is gebruik van een THC-houdende geneesmiddel te rechtvaardigen, maar bij een mildere vorm van epilepsie is het onverantwoord. Er is dus nog veel discussie over veilige samenstelling van de cannabis, de optimale dosis en de zoektocht naar een gestandaardiseerde toedieningsvorm, die mogelijk in de toekomst zal leiden tot een geregistreerd medicijn. In Nederland is in 2015 een nationaal onderzoek gestart naar het gebruik van Cannabidiol voor moeilijk behandelbare epilepsie gestart waar beroepsbeoefenaars geschikte kinderen kunnen aanbieden voor inclusie (zie de SEIN-website).
Epilepsie-gerelateerd: koorts en infectiegevoeligheid
Infecties en koortsperiodes bij kinderen lokken vaak een epileptische aanval uit, waardoor veel ouders op zoek gaan naar preventieve maatregelen om de koorts te onderdrukken of te voorkomen, alsook naar huismiddelen of CAM-middelen om het immuunsysteem te ondersteunen. Hierbij betreft het bijvoorbeeld Chinese kruiden, homeopathische middelen, fytotherapie, probiotica, Echinacea, een hoge dosis vitamine C, zink of honing.
Reviewartikelen m.b.t. CAM modaliteiten bij koorts zijn terug te vinden op de website van de American Academy of Paediatrics. De EBM gradering ligt bij 3-5. De publicatieserie Pediatrics in Review op de website PEDCAM is eveneens een waardevolle bron van kennis en informatie op dit terrein.
Op het gebied van ondersteuning van het immuunsysteem is het zinnig om te vragen naar het gebruik van de meest voorkomende producten zoals multivitaminen, visolie, tarwegras, chlorella, spirulina en Echinacea, naast probiotica gebruik. In de literatuur is voor tarwegras, chlorella en spirulina geen eenduidig doseringsadvies voor kinderen te vinden.
1.6 Angst en probleemgedrag
Probleemgedrag ontstaat voornamelijk als een kind het gevoel heeft invloed kwijt te raken op zichzelf of zijn omgeving. Het is onder de beroepsgroep algemeen bekend dat niet-medicamenteuze behandelingen voor dit gedrag en (in combinatie met) angst de voorkeur hebben. Deze kunnen door middel van ondersteunende taal/gesprekken worden bereikt, waarbij het creëren van een basis en het ontwikkelen van een veilige binding en zelfvertrouwen op de voorgrond staan. Gedragsmatige en cognitieve interventies moeten aan de ontwikkelingsfase van het kind worden aangepast en omvatten afleiding, hypnose en ontspanningsoefeningen. Het handhaven van een kalme en rustgevende omgeving is belangrijk en kan onder meer bereikt worden met gekleurde lampen en snoezelen. In de praktijk hebben veel angstige of onrustige kinderen profijt van toegepaste ademhalingsoefeningen, zingen, en spelletjes met bellenblazen (29;30). Traditionele kruidengeneesmiddelen zoals valeriaanwortel worden ook vaker succesvol ingezet bij nervositeit en spanning, alsmede lavendel of passiebloemextracten. Aromatherapie, in de vorm van ontspannende massages of in oliën in badwater van valeriaan, lavendel of melisse is een eveneens onderzochte CAM modaliteit. Angstige kinderen profiteren vaak ook van borst- smeersels van tijmolie (30). Risicobesef over interacties met bestaande medicatie is bij het gebruik van kruiden wel belangrijk.
Stemmingsstoornissen zijn positief te beïnvloeden door creatieve therapieën en /of muziek therapie, naast euritmie bij kinderen. Ook in meer generieke zin zijn interventies met behulp van muziektherapie succesvol gebleken (31).
1.7 Cerebrale parese
Cerebrale parese (CP) is in Nederland de meest voorkomende oorzaak van (motorische) beperkingen bij kinderen. Bijna de helft van alle kinderen in de kinderrevalidatie heeft cerebrale parese, waarbij een deel van de ouders actief interesse toont voor acupunctuur, osteopathische behandeling, hyperbare zuurstof of diverse therapieën met behulp van dieren, zoals Hippotherapie (32-34).
Wetenschappelijk onderzoek naar botoxbehandelingen (35), constraint-induced therapies (36) en acupunctuur (22) zijn op kleine schaal bij deze kinderen beschikbaar. De concept-richtlijn diagnostiek en behandeling van kinderen met cerebrale parese toont dat er vooralsnog geen indicatie is voor het toepassen van elektrostimulatie, Vojta therapie en standaard botuline therapie, behalve voor excessief kwijlen (37).
Ouders van kinderen met CP vragen kinderneurologen met enige regelmaat hyperbare zuurstoftherapie voor te schrijven. Deze therapie heeft echter niet de steun van de medische beroepsoefenaar, door gebrek aan prospectieve placebo-gecontroleerde studies waarmee kan worden aangetoond dat de zuurstoftherapie leidt tot een significante functionele verbetering op motorisch en cognitief vlak. Voor- en tegenstanders beroepen zich vooralsnog op studies bij 111 kinderen met cerebrale parese, waarbij blijkt dat voor geen van de uitkomstmaten een significant verschil is gevonden tussen de behandelde kinderen en de placebogroep (38).
Ook de Adeli therapie als intensieve geïndividualiseerde neurorehabilitatie therapie is bij gebrek aan voldoende bewijsvoering niet opgenomen in de Nederlandse richtlijnen.
Modaliteiten die in het Adeli behandelingsprogramma opgenomen zijn o.a. het Adeli pak, koude- en warmtetherapie, algehele lichaamsmassage, manuele therapie, laser acupunctuur en eventueel andere behandelingen (4) (zie ook de website van de Stichting Lopen Lijkt Zo Gewoon).
Therapeutisch paardrijden wordt over het algemeen gebruikt als overkoepelende term voor alle werkvormen waarbij gebruik gemaakt wordt van het paard om de levenskwaliteit van personen met een beperking te verbeteren. De Engelse term Equine-Assisted Therapy (EAT) wordt internationaal gebruikt om de medicinale therapieën met het paard als medium te onderscheiden van paardrijden als recreatief en sportief gegeven.
Orthopedagogische Hippotherapie bij kinderen met beperkingen heeft zijn plek in diverse revalidatietrajecten in de praktijk duidelijk bewezen en is een waardevolle aanvulling op bestaand behandelaanbod. Belangrijk daarbij is de uitvoering door gekwalificeerde therapeuten (Federatie Paardrijden Gehandicapten). Meerdere pilots en eerder verschenen onderzoeken, meestal effectstudies, laten overwegend positieve resultaten zien bij kinderen met een ontwikkelingsstoornis, ASS en CP. In Duitsland vindt er momenteel een onderzoek plaats naar kinderen met CP en Hippotherapie op het bewegingsapparaat en de levenskwaliteit. Een recente Masterthesis orthopedagogiek kon echter het therapeutisch paardrijden als evidence-based practice niet aantonen. De conclusie was dat de onderzochte 27 therapietrajecten en doelgroepen zo verschillend van elkaar waren dat het niet mogelijk bleek om de effecten te vergelijken. Dit neemt niet weg dat paardrijden als ontspanning en als plezierige ervaring van groot nut gebleken is bij sociale integratie van vele KMB (39-41).
1.8 Tot besluit: het patiënt perspectief centraal
Het voorafgaande laat een breed beeld zien van
- de behoefte van ouders aan meer informatie over CAM-middelen en behandelingen ten aanzien van specifieke KMB-problematiek, alsook van
- de relevantie voor de beroepsgroep van nader onderzoek naar en kennis van zowel de problematiek als van reguliere en niet-reguliere interventies (aard, omvang en gebruik). Daarbij laat bovenstaande tevens zien dat een onderscheid tussen regulier en niet-regulier feitelijk niet meer te maken is.
De wens tot meer integratie van regulier en complementaire geneeswijzen is ook een publiek gedreven beweging. De mondige ouder wil graag meer invloed hebben in het zorgproces van zijn/haar KMB, meer keuzevrijheid en meer coaching van kundige professionals. In Nederland wordt Integrative Medicine in de zin van integratie van complementaire behandelwijzen in de reguliere zorg, ondanks de aanwezige behoefte bij patiënten, maar mondjesmaat in de praktijk uitgevoerd. Reeds in 2001 heeft de Amerikaanse Academy of Pediatrics aanbevelingen opgesteld hoe kinderartsen, of ze nu in een ziekenhuis of daarbuiten werkzaam zijn, het thema van CAM zouden moeten adresseren. Zij stellen dat een vertrouwensvolle relatie met open, kritische blik naar alle (reguliere dan wel niet-reguliere ) behandelmogelijkheden centraal moet staan in de respectvolle gesprekken met de ouders, en dat het zou moeten gaan om een gebalanceerd advies en het waken voor eigen vooroordelen of een andere bias (42).
Literatuur
- Jong MC, van de Vijver LPL, Schats W, von Rosenstiel I. Het gebruik van traditionele geneeswijzen door kinderen van de polikliniek kindergeneeskunde in het Slotervaartziekenhuis. Tijdschrift voor Integrale Geneeskunde 2013;28(3):140-4.
- Vlieger AM, van de Putte EM, Hoeksma H. Het gebruik van complementaire en alternatieve geneeswijzen door kinderen op een polikliniek kindergeneeskunde en de redenen van ouders daarvoor. Ned Tijdschr Geneeskd 2006 Mar 18;150(11):625-30.
- Singendonk M, Kaspers GJ, Naafs-Wilstra M, Meeteren AS, Loeffen J, Vlieger A. High prevalence of complementary and alternative medicine use in the Dutch pediatric oncology population: a multicenter survey. Eur J Pediatr 2013 Jan;172(1):31-7.
- Liptak GS. Complementary and alternative therapies for cerebral palsy. Ment Retard Dev Disabil Res Rev 2005;11(2):156-63.
- Porter BE, Jacobson C. Report of a parent survey of cannabidiol-enriched cannabis use in pediatric treatment-resistant epilepsy. Epilepsy Behav 2013 Dec;29(3):574-7.
- Galicia-Connolly E, Adams D, Bateman J, Dagenais S, Clifford T, Baydala L, et al. CAM use in pediatric neurology: an exploration of concurrent use with conventional medicine. PLoS One 2014;9(4):e94078.
- Akins RS, Krakowiak P, Angkustsiri K, Hertz-Picciotto I, Hansen RL. Utilization patterns of conventional and complementary/alternative treatments in children with autism spectrum disorders and developmental disabilities in a population-based study. J Dev Behav Pediatr 2014 Jan;35(1):1-10.
- Heussner AH, Mazija L, Fastner J, Dietrich DR. Toxin content and cytotoxicity of algal dietary supplements. Toxicol Appl Pharmacol 2012 Dec 1;265(2):263-71.
- Frye RE, Rossignol D, Casanova MF, Brown GL, Martin V, Edelson S, et al. A review of traditional and novel treatments for seizures in autism spectrum disorder: findings from a systematic review and expert panel. Front Public Health 2013;1:31.
- Vasa RA, Carroll LM, Nozzolillo AA, Mahajan R, Mazurek MO, Bennett AE, et al. A systematic review of treatments for anxiety in youth with autism spectrum disorders. J Autism Dev Disord 2014 Dec;44(12):3215-29.
- Holtmann M, Steiner S, Hohmann S, Poustka L, Banaschewski T, Bolte S. Neurofeedback in autism spectrum disorders. Dev Med Child Neurol 2011 Nov;53(11):986-93.
- Millward C, Ferriter M, Calver S, Connell-Jones G. Gluten- and casein-free diets for autistic spectrum disorder. Cochrane Database Syst Rev 2008;(2):CD003498.
- Naar een voldoende inname van vitamines en mineralen. Den Haag: Gezondheidsraad; 2009. Report No.: 2009/06.
- Grigg-Damberger M, Ralls F. Treatment strategies for complex behavioral insomnia in children with neurodevelopmental disorders. Curr Opin Pulm Med 2013 Nov;19(6):616-25.
- Churchill SS, Kieckhefer GM, Landis CA, Ward TM. Sleep measurement and monitoring in children with Down syndrome: a review of the literature, 1960-2010. Sleep Med Rev 2012 Oct;16(5):477-88.
- Meolie AL, Rosen C, Kristo D, Kohrman M, Gooneratne N, Aguillard RN, et al. Oral nonprescription treatment for insomnia: an evaluation of products with limited evidence. J Clin Sleep Med 2005 Apr 15;1(2):173-87.
- Sajith SG, Clarke D. Melatonin and sleep disorders associated with intellectual disability: a clinical review. J Intellect Disabil Res 2007 Jan;51(Pt 1):2-13.
- Oakley CB, Kossoff EH. Migraine and epilepsy in the pediatric population. Curr Pain Headache Rep 2014 Mar;18(3):402.
- Gloss D, Vickrey B. Cannabinoids for epilepsy. Cochrane Database Syst Rev 2014;3:CD009270.
- Doering JH, Reuner G, Kadish NE, Pietz J, Schubert-Bast S. Pattern and predictors of complementary and alternative medicine (CAM) use among pediatric patients with epilepsy. Epilepsy Behav 2013 Oct;29(1):41-6.
- Sheth RD, Stafstrom CE, Hsu D. Nonpharmacological treatment options for epilepsy. Semin Pediatr Neurol 2005 Jun;12(2):106-13.
- Yang C, Hao Z, Zhang L, Guo Q. Efficacy and safety of acupuncture in children: An overview of systematic reviews. Pediatr Res 2015 May 7.
- Pearl PL, Drillings IM, Conry JA. Herbs in epilepsy: evidence for efficacy, toxicity, and interactions. Semin Pediatr Neurol 2011 Sep;18(3):203-8.
- Tan G, Thornby J, Hammond DC, Strehl U, Canady B, Arnemann K, et al. Meta-analysis of EEG biofeedback in treating epilepsy. Clin EEG Neurosci 2009 Jul;40(3):173-9.
- Hurt E, Arnold LE, Lofthouse N. Quantitative EEG neurofeedback for the treatment of pediatric attention-deficit/hyperactivity disorder, autism spectrum disorders, learning disorders, and epilepsy. Child Adolesc Psychiatr Clin N Am 2014 Jul;23(3):465-86.
- Legarda SB, McMahon D, Othmer S, Othmer S. Clinical neurofeedback: case studies, proposed mechanism, and implications for pediatric neurology practice. J Child Neurol 2011 Aug;26(8):1045-51.
- Hussain SA, Zhou R, Jacobson C, Weng J, Cheng E, Lay J, et al. Perceived efficacy of cannabidiol-enriched cannabis extracts for treatment of pediatric epilepsy: A potential role for infantile spasms and Lennox-Gastaut syndrome. Epilepsy Behav 2015 Apr 29.
- Welty TE, Luebke A, Gidal BE. Cannabidiol: promise and pitfalls. Epilepsy Curr 2014 Sep;14(5):250-2.
- Biddiss E, Knibbe TJ, McPherson A. The effectiveness of interventions aimed at reducing anxiety in health care waiting spaces: a systematic review of randomized and nonrandomized trials. Anesth Analg 2014 Aug;119(2):433-48.
- Holm L, Fitzmaurice L. Emergency department waiting room stress: can music or aromatherapy improve anxiety scores? Pediatr Emerg Care 2008 Dec;24(12):836-8.
- Shapiro M, Melmed RN, Sgan-Cohen HD, Parush S. Effect of sensory adaptation on anxiety of children with developmental disabilities: a new approach. Pediatr Dent 2009 May;31(3):222-8.
- Majnemer A, Shikako-Thomas K, Shevell MI, Poulin C, Lach L, Schmitz N, et al. Pursuit of Complementary and Alternative Medicine Treatments in Adolescents With Cerebral Palsy. J Child Neurol 2013 Nov;28(11):1443-7.
- Mu Y, Li N, Guan L, Wang C, Shang S, Wang Y. Therapies for children with cerebral palsy: A Web of Science-based literature analysis. Neural Regen Res 2012 Nov 25;7(33):2632-9.
- Oppenheim WL. Complementary and alternative methods in cerebral palsy. Dev Med Child Neurol 2009 Oct;51 Suppl 4:122-9.
- Meholjic A, Madjar D. Application of botulinum toxin in treatment of spasticity and functional improvements for children suffering from cerebral palsy. Med Arh 2010;64(6):359-61.
- Eliasson AC, Sjostrand L, Ek L, Krumlinde-Sundholm L, Tedroff K. Efficacy of baby-CIMT: study protocol for a randomised controlled trial on infants below age 12 months, with clinical signs of unilateral CP. BMC Pediatr 2014;14:141.
- Walshe M, Smith M, Pennington L. Interventions for drooling in children with cerebral palsy. Cochrane Database Syst Rev 2012;11:CD008624.
- Dost D, Olivier B. Hyperbare-zuurstoftherapie bij kinderen met cerebrale parese. NEPR 2007;11(4):101-5.
- Granados AC, Agis IF. Why children with special needs feel better with hippotherapy sessions: a conceptual review. J Altern Complement Med 2011 Mar;17(3):191-7.
- Ward SC, Whalon K, Rusnak K, Wendell K, Paschall N. The association between therapeutic horseback riding and the social communication and sensory reactions of children with autism. J Autism Dev Disord 2013 Sep;43(9):2190-8.
- Hession CE, Eastwood B, Watterson D, Lehane CM, Oxley N, Murphy BA. Therapeutic horse riding improves cognition, mood arousal, and ambulation in children with dyspraxia. J Altern Complement Med 2014 Jan;20(1):19-23.
- American Academy of Pediatrics: Counseling families who choose complementary and alternative medicine for their child with chronic illness or disability. Committee on Children With Disabilities. Pediatrics 2001 Mar;107(3):598-601.