Josje Thijssen
Inleiding
Kinderen met EMB zijn zowel beperkt in hun mogelijkheden om hun ongemak te uiten, als moeilijk in staat te differentiëren tussen verschillende vormen van ongemak. Mensen met een zeer ernstige verstandelijke beperking – ontwikkelingsleeftijd globaal tot twee jaar – hebben maar twee gemoedstoestanden tot hun beschikking: het leven is goed of niet goed. Onderscheid tussen discomfort door lichamelijk ongemak, angst, kou en honger bestaat niet. Het is zeer aannemelijk dat kinderen met EMB vaker en langduriger lichamelijk ongemak discomfort zullen ervaren dan kinderen die zich normaal ontwikkelen, mede tgv multimorbiditeit en polyfarmacie. Omdat kinderen met EMB pijn en ander discomfort maar zeer beperkt kunnen uiten is het van groot belang dat mensen om hen heen dit signaleren.
Kliniek
Signaleren van pijn en ander discomfort op basis van een lichamelijke aandoening is een zeer belangrijke schakel in de keten van het hebben van een lichamelijke aandoening naar een adequate reactie van de ouders of verzorgers en dus hulpverlening. Deze keten kan als volgt in schema worden gezet:
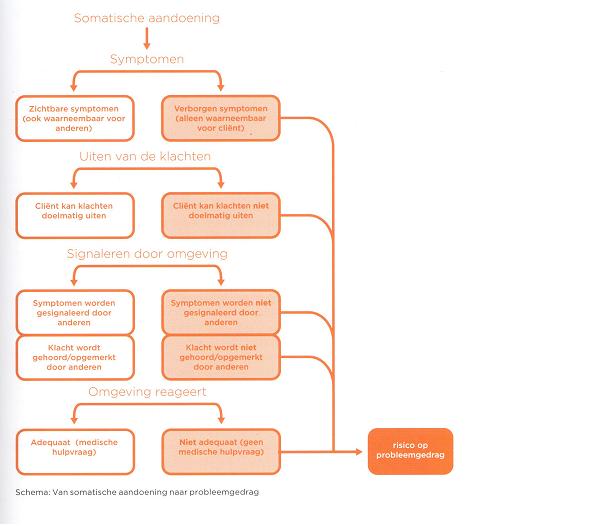
Uit: boek ‘Zoeken naar somatische verklaringen voor probleemgedrag* bij mensen met een verstandelijke beperking’ CCE 2012
* kan volgens de auteur van dit schema ook gebruikt worden voor veranderd gedrag
Het uiten van klachten kan plaatsvinden door verandering in gedrag (bijvoorbeeld huilen, schreeuwen, grimassen, stil vallen, geprikkeldheid, druk zijn). Een van de grote uitdagingen voor begeleiders (ouders, verzorgers) van mensen met EMB is om deze verandering in gedrag te zien en te duiden. Om de signalen te zien die mensen met EMB afgeven, moet de begeleider die persoon goed kennen en alert op de signalen zijn. Hierbij is het zogenoemde ‘kleine kijken’ van belang. ‘Kijken’ ofwel signaleren - moet breed worden opgevat: het gaat niet alleen om het zien maar om het gebruik van alle zintuigen. Hiervoor heeft Trimbos 2 bruikbare richtlijnen (2015) ontwikkeld:
Signaleren van lichamelijke problemen bij mensen met een verstandelijke beperking en Pijn bij mensen met een verstandelijke beperking.
In grote lijnen gaat dit over het zien van verandering in gedrag of een niet-pluisgevoel, het observeren en opvangen van specifieke signalen (bijv. koorts, geen eetlust, braken, beweegt armen minder), wel/niet zien van een lichamelijk probleem (bijv. loopoor, huiduitslag), het meten/ gestructureerd observeren/overleggen met derden, en het laten toetsen door een medisch deskundige. Door samenvattende schema 1 en schema 2 langs te lopen wordt gestructureerd geobserveerd en gehandeld.
Bij monitoring van pijn is zelfrapportage de gouden standaard. Bij sommige kinderen is aangepaste Visueel Analoge Pijnschaal - in te vullen door ouders of andere ondersteuners - bruikbaar. Momenteel is er met uitzondering van cortisolmetingen in speeksel, geen klinisch bruikbare fysiologische maat voor subjectief welbevinden beschikbaar.
De afgelopen jaren zijn internationaal diverse scoringslijsten ontwikkeld ten behoeve van pijnsymptomen. De Checklist Pijn Gedrag (Terstegen 2004), ontwikkeld voor kinderen met een uitingsbeperking en gevalideerd voor Nederland, blijkt goed bruikbaar bij acute(bv postoperatief) maar ook bij chronische pijnklachten en geeft een indicatie voor de wisselingen in ernst van de pijn. Gebruik van het instrument is betrekkelijk eenvoudig aan te leren. Een nulmeting is wenselijk.
Differentiaal diagnose
Uiting van discomfort ten gevolge van
- stress door het niet aansluiten bij het intelligentieniveau of bij de sociaal emotionele ontwikkeling van het kind
- door het niet aansluiten bij het communicatieniveau van het kind, door het kind niet te begrijpen in zijn communicatie
- over- of onder- stimulering/prikkeling
- seksuele problemen
- problemen in de zintuiglijke verwerking
- inadequate copingstijl van het kind
- systeemproblematiek, stress tussen derden
- omgevingsfactoren zoals te warm, te koud, te onrustig, te rustig etc.
- dorst, honger (of te volle maag)
- niet comfortabel zitten of liggen
- nat/vuil incontinentiemateriaal
- niet lekker in vel , algemene malaise, grieperig
- heftige emoties zoals verdriet, gemis, verlangen
- een psychische of psychiatrische stoornis
- bijwerking van medicatie, te veel of te weinig medicatie
- een somatische aandoening: Het CCE heeft in samenwerking met AVG’s een experience based lijst gemaakt van somatische aandoeningen gerelateerd aan gedragsproblematiek.
Aangepast voor kinderen met EMB en veranderd gedrag:
Anemie, allergie, diabetes, schildklieraandoening, ondergewicht, overgewicht, eenzijdige voeding, epilepsie, bewegingsstoornis, spasticiteit, slaapstoornis, hoofdpijn, conjunctivitis, slechtziendheid, oorontsteking, oorproppen, slechthorendheid, luchtweginfectie, astma, gebitsafwijking, slikstoornis, refluxziekte, maagontledigingsstoornis, obstipatie, diarree, coeliakie, pijnlijke/jeukende huidaandoeningen, decubitus, fractuur, luxatie, contractuur, urineweginfectie, incontinentie, urineretentie en menstruatie gerelateerde klachten.
Literatuur
Jansen A, Kingma-Thijssen J. Zoeken naar somatische verklaringen voor probleemgedrag bij mensen met een verstandelijke beperking. CCE 2012. ISBN 978-90-818410-1-6
Thijssen J. et al. Multidisciplinaire richtlijn Signaleren van lichamelijke problemen bij mensen met een verstandelijke beperking, V&VN 2015
Boerlage A. et al. Multidisciplinaire richtlijn Signaleren van pijn bij mensen met een verstandelijke beperking, V&VN 2015